Как холестерин связан с риском инсульта?
Инсульт — это болезнь, которая полностью меняет жизнь человека, рушит все планы. По статистике, инсульт занимает третье место среди причин смертности после ишемической болезни сердца и онкологических новообразований [1]. Чтобы не столкнуться с болезнью и ее тяжелыми последствиями, важно уделять внимание профилактике, в том числе, контролировать уровень холестерина. Но какая связь между холестерином и инсультом? Объясняет Фаина Альбертовна Лобжанидзе, врач-кардиолог, эксперт фонда ОРБИ.
Почему возникает инсульт?
Инсульт – это необратимое повреждение головного мозга в результате острого нарушения мозгового кровообращения. В мозг по той или иной причине перестает поступать кровь и развивается ишемия — недостаток кислорода. К такому состоянию может привести одна из следующих причин:
- Разрыв кровеносного сосуда в результате высокого артериального давления. Такой инсульт называется геморрагическим [2,3].
- Закупорка артерии головного мозга тромбом или фрагментом тромба из полостей сердца. Такой инсульт называется кардиоэмболическим, чаще всего он развивается у людей с фибрилляцией предсердий [2,3].
- Блокировка атеросклеротическими бляшками кровотока по артериям, которые питают головной мозг. В таком случае речь идет об атеротроботическом инсульте [2,3].
Чаще всего возникают кардиоэмболические и атеротромботические инсульты, которые называют общим понятием «ишемический инсульт». На их долю приходится около 85% всех острых нарушений мозгового кровообращения [2]. У людей, которые перенесли атеротромботический инсульт, выше опасность столкнуться с повторным инсультом в первые 30 дней от появления первых симптомов [2].
Как развивается атеротромботический инсульт?
Причиной атеротромботического инсульта является атеросклероз — патологический процесс, который поражает артерии организма и долгое время протекает абсолютно бессимптомно. В кровеносных сосудах постепенно формируются атеросклеротические бляшки – локальные утолщения внутреннего слоя артерии из-за скопления в ней холестерина. Чем больше холестерина, тем больше размер бляшки, а чем больше размер бляшки, тем сильнее она сужает просвет сосуда [4].
Каждый орган нуждается в определенной норме кровоснабжения. Когда доставка с кровью питательных веществ и кислорода снижается из-за сужения просвета артерий атеросклеротическими бляшками, могут появляться клинические симптомы. Например, если этот процесс происходит в сердце, возникают боли при физической нагрузке. Если в головном мозге, человек может сталкиваться с головокружениями, нарушениями зрения, сонливостью, снижением памяти и работоспособности.
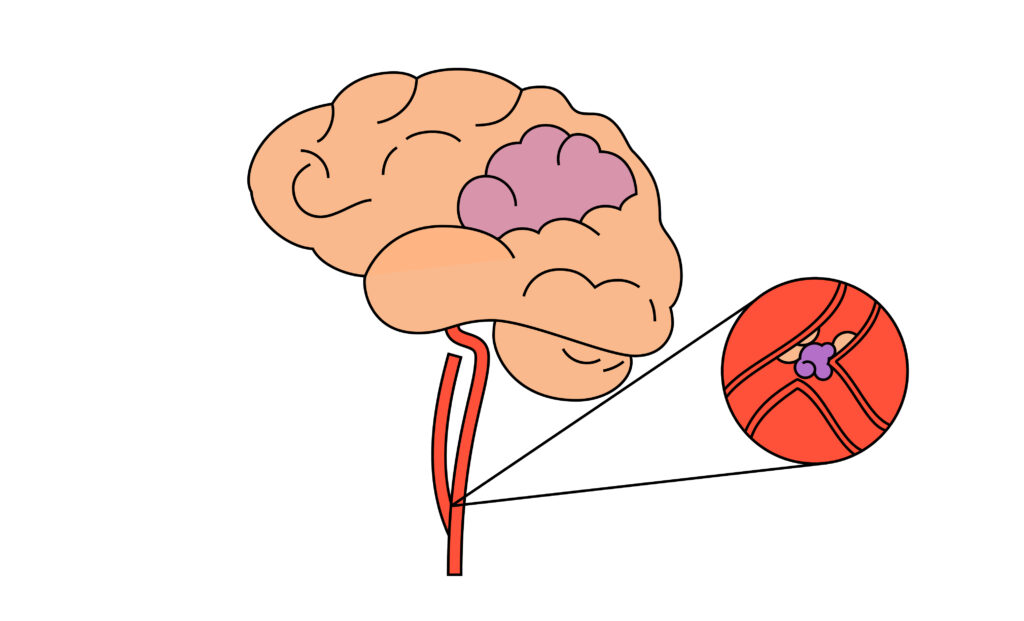
Атеротромбоз артерии головного мозга
Атеросклероз несет в себе и другую опасность. Атеросклеротические бляшки могут разрываться и вызывать острое нарушение кровотока в органе. В головном мозге это приводит к инсульту [4].
Атеросклеротическая бляшка состоит из двух основных компонентов: ядра и покрышки. Ядро — это сердцевина бляшки, в которой есть скопления холестерина. Чем больше холестерина — тем больше ядро. Сверху сердцевины расположена покрышка. Она может быть плотной, и тогда бляшка стабильна и не угрожает здоровью и жизни, а может быть тонкой — в этом случае повышается вероятность, что она разорвется [4].
Внутри атеросклеротической бляшки протекают хронические воспалительные процессы, которые воздействуют на покрышку и истончают ее. В один момент покрышка может лопнуть, и на этом месте локально сформируется тромб. Он полностью заблокирует кровоток к головному мозгу, в итоге разовьется острая ишемия и инсульт [4].
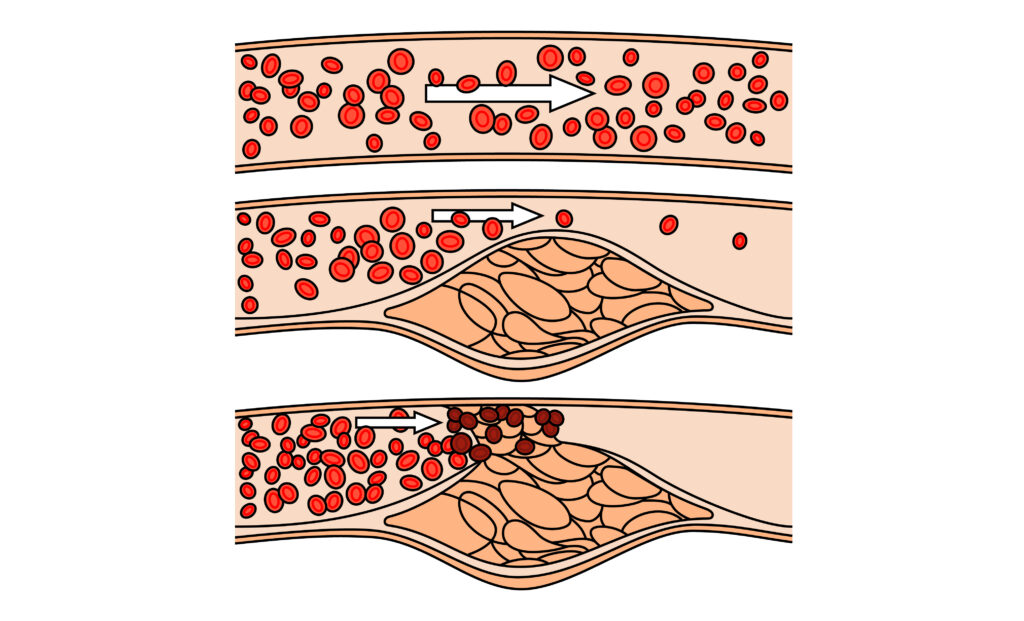
Атеросклеротическая бляшка
Можно ли остановить этот процесс?
Да! Проблема атеросклероза хорошо изучена и известны причины его развития. Одна из них — повышение уровня холестерина. На самом деле холестерин – важный и необходимый строительный материал для нашего организма. Он включает в себя несколько подвидов липопротеинов. При нарушении соотношения количества этих липидов и формируется атеросклероз.
- Липопротеины низкой плостности (ЛПНП) или «плохой» холестерин. При избытке ЛПНП внедряются внутрь сосудистой стенки и приводят к формированию бляшек. Чем выше уровень ЛПНП, тем выше вероятность развития атеросклероза.
- Липопротеины высокой плотности (ЛПВП) «забирают» холестерин из сосуда и несут его обратно в печень на утилизацию. При низком уровне ЛПВП в крови также повышается риск формирования атеросклероза.
Нормальным уровнем липопротеинов низкой плотности для здорового человека без сердечно-сосудистых заболеваний, сахарного диабета и хронической болезни почек считается показатель ≤3,0 ммоль/л [4]. Нормальный уровень липопротеинов высокой плотности для мужчин составляет ≥1,0 ммоль/л, для женщин — ≥1,2 ммоль/л [4].
Основные факторы, которые влияют на формирование атеросклероза:
- Курение [2, 4]. Никотин повреждает кровеносные сосуды, приводит к потере эластичности артериальной стенки и окисляет липоротеины, облегчая и ускоряя их проникновение внутрь сосудов.
- Артериальная гипертензия [2, 4]. Стойкое и стабильное повышение артериального давления ≥140/90 мм рт.ст. — это «красный флаг». Такое состояние требует внимательного обследования и лечения, ведь именно с артериальной гипертонии начинаются сердечно-сосудистые заболевания, которые могут привести к инсульту.
- Сахарный диабет [2, 4], который также является фактором риска инсульта. Нарушение обмена глюкозы крови приводит к определенным метаболическим изменениям в организме, которые способствуют и ускоряют формирование атеросклероза. У людей с сахарным диабетом нормативы ЛПНП и ЛПВП отличаются – они должны быть ниже, чем у здоровых людей.
- Несбалансированное питание, малоподвижный образ жизни и избыточная масса тела [4] – взаимосвязанные составляющие, которые приводят к изменениям уровней липопротеинов крови, способствуя повышению уровня «плохого» холестерина.
Что делать для профилактики атеросклероза?
- Ограничить или отказаться от ультрапереработанного мяса (сосиски, колбасы) и трансжиров (маргарин, спреды, которые в том числе содержатся в кондитерских изделиях и майонезе). [5]
- Увеличить содержание полезных жиров в рационе – рыбы, морепродуктов, орехов, нерафинированных растительных масел (оливковое, льняное). [5]
- Увеличить количество растительной пищи, в первую очередь овощей [5]
- Соблюдать минимальные рекомендации по двигательной активности — еженедельно ходить не меньше 150 минут в быстром темпе. [5]
- Контролировать массу тела и окружность талии. Индекс массы тела должен быть в диапазоне от 19,5 до 24,9. Окружность талии для мужчин — не более 92 см, для женщин — не более 80 см. [5]
Как проверить свой уровень холестерина?
- Сдайте анализ крови на липидный спектр. Он включает в себя определение уровней липопротеинов низкой и высокой плотности. Эти показатели более информативны, чем уровень общего холестерина.
- Обратитесь к врачу терапевту или кардиологу, чтобы он определил ваш индивидуальный риск развития инсульта и дал рекомендации по образу жизни.
Источники:
1. «Демографический ежегодник России», Федеральная служба государственной статистики, 2023
2. «Ишемический инсульт и транзиторная ишемическая атака у взрослых», Клинические рекомендации, 2021, Всероссийское общество неврологов
3. «Антитромбоцитарная терапия в профилактике ишемического некардиоэмболического инсульта», А.Б. Сумароков, Е.А. Широков, Л.И. Бурячковская, Москва, 2013
4. «Нарушения липидного обмена», Клинические рекомендации, 2023, Российское кардиологическое общество
5. «Рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике», 2021, Европейское общество кардиологов.
Смотрите также

Как принять изменения после инсульта и замечать успехи в реабилитации
Восстановление после инсульта — долгий путь, на котором придется пережить массу чувств и эмоций. Объясняем, как справляться с этими эмоциями и замечать даже небольшие...

Упражнения после инсульта: как пересаживать человека, подобрать ходунки и коляску
Эксперт подробно показывает, как безопасно пересадить человека и подобрать технические средства реабилитации.

Упражнения после инсульта: как научиться сидеть, вставать и ходить
Видеоинструкции с проверенными упражнениями, которые помогут поддержать физическое состояние человека, перенесшего инсульт.


